出品:科普中国
制作:徐超越
监制:中国科学院计算机网络信息中心
“致死率高达60%” “各种药物治疗无效”“被美国疾病预防控制中心列为‘紧急威胁’”……近日,一系列海外信息以及中国确诊18例超级真菌感染的新闻成为社交媒体的热点,一种被称为“超级真菌”的耳念珠菌引发了一定的公众恐慌,迅速冲上微博热点榜单,连带股市制药板块都涨停。
在培养皿中培养的念珠菌菌株(来源:CDC官网)
“超级真菌”是什么?它有传染性吗?
“超级真菌”和之前就已经爆发过的“超级细菌”一样是一个泛指,指的是那些对多种抗生素具有耐药性的真菌。他们对当前的临床常规抗生素具有强大的抵抗作用,可以逃避被灭杀,因此才会对人类健康造成巨大威胁。同样,类似与“超级细菌”,超级真菌的产生,与医疗上抗生素滥用有一定联系,这也是这次耳念珠菌感染高发于ICU病房的原因。
ICU病房里存在大量免疫力低下的患者,同时存在大量抗生素和灭菌药物的使用,使得普通病原菌很难存活而被淘汰,耐药性强的“超级真菌”具有竞争优势,自然就生存下来了。因此,“超级真菌”在耐药性上确实有优势,但往往在传播能力、致病能力和应对复杂环境的存活能力上并没有特殊优势。因此,无论"超级细菌"还是耳念珠菌,本质上都不是传染病,不可能像SARS或禽流感那样,在医院以外的环境中,在普通人群中造成大流行。也是我们普通公众不用过于担心的原因之一。
“超级真菌”-耳念珠菌何时产生的?
这次爆发的耳道念珠菌(Candida auris,C. auris),实际上在2009年就在日本被首次报道了。它初次被从一名日本患者的外耳道分泌物中发现,尽管它被命名为耳道念珠菌,但它也可以影响身体的许多其他区域,引起侵入性感染,如血液感染和伤口感染。它也可以从呼吸道、尿液标本和胆道流体中分离出来。
中国首例报道的耳念珠菌感染病例的耳念样本即是从北京大学人民医院收治的一名患有高血压和肾病综合征的女性的支气管肺泡灌洗液中鉴定出的。目前,耳念珠菌这种多重耐药真菌在纽约、新泽西和伊利诺伊等12个州流行。截至3月31日,已引起全美613例感染,死亡率30%-60%,近50%以上的感染者在12周内身亡。
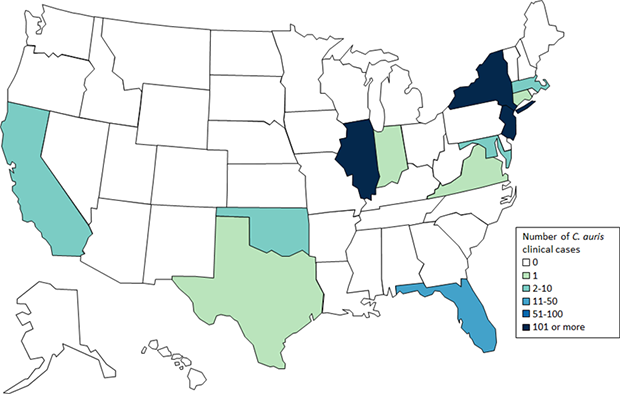
美国各州报告的念珠菌的临床病例,截至2019年2月28日
(来源:CDC官网)
同时在全球范围内已经有30多个国家报告了耳念感染。目前在中国大陆地区共确认18例耳念珠菌临床感染病例。
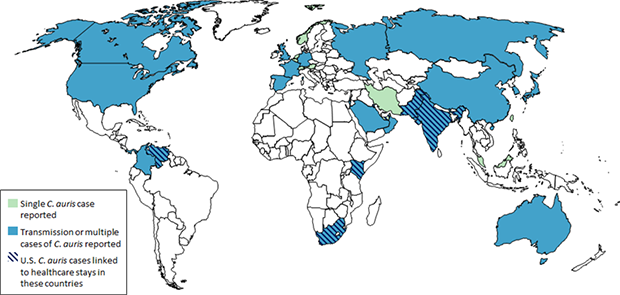
截至2019年2月28日报告耳道念珠菌病例的国家(来源:CDC官网)
需要指出的是,由于念珠菌感染是临床医疗环境的常见真菌感染,而耳念又极难被传统实验室方法识别出来,因此很有可能漏检。对念珠菌菌株的回顾性研究也发现,最早的已知的耳念菌株实际上可追溯到1996年的韩国。而在中国首例耳念感染病例被报道出来之前,也很可能已经存在未被鉴别的耳念感染病例。

耳念珠菌电镜照片
(来源:中国科学院微生物研究所真菌学国家重点实验室黄广华组)
30多个国家爆发了耳道念珠菌,它的威胁究竟有多大?
1、条件致病性:“乘虚而入”
要谈耳念珠菌的威胁,首先我们要明白耳念珠菌属于条件致病菌。它存在于人的皮肤及黏膜处, 当机体免疫力低下时可侵袭机体, 引起机会性感染。因此,对于免疫功能正常的普通人,感染耳念的机会极低,但对于ICU病房的免疫功能下降的重症患者来说,这种感染往往是致命的(美国报告的557例病例中,致死率高达50%,但同时提到由于其中许多人患有其他严重疾病,也增加了他们死亡的风险。因此目前并不确定侵袭性耳念感染的患者是否比患有其他侵袭性念珠菌感染的患者更容易死亡)。
目前,关于耳念的具体致病机理的研究仍然较少,尚不清楚耳念对人体细胞的攻击方式。不同于目前临床上最常见的念珠菌感染白色念珠菌通过形成菌丝侵入细胞组织的方式,耳念珠菌并未观察到这种现象。尽管具体致病机理仍然未知,但美国疾病控制中心提到,任何念珠菌的侵入性感染都可能是致命的。
就目前情况来说,在医疗机构住院很长时间,有中心静脉导管或其他线路或管进入其体内的重症患者,耳念感染的风险最高,因为这会极大的增大耳念侵入其体内的可能性。
2、多重耐药性:“无药可治”
耳念珠菌如此高的致死率,与其特殊的多重耐药性导致的感染后“无药可治”有关。目前关于耳念珠菌多重耐药机制的研究还很少。
具体而言,研究估计,多达93%的临床分离株对氟康唑的耐药性增强(氟康唑是一种常用于治疗全身性念珠菌感染的唑类)。最令人担忧的是,据报道,一些分离株对所有三种主要的抗真菌药(唑类、棘白菌素类、多烯类)均表现出较高的耐药性,这种感染没有任何治疗选择。而美国疾病控制与预防中心总结的数据是,90%以上的分离株对一种抗真菌药物耐药,至少30%的菌株对两类以上药物具有耐受性。此外,我国有少数对耳念珠菌的报告,结果显示耐药菌株与非耐药菌株均存在,对氟康唑耐药菌株占优势。故难以针对性治疗。
如此高的多重耐药性也是导致耳念珠菌有如此高致死率的原因之一。
3、临床上诊断和鉴别难度高:难以分辨,容易漏检
由于感染耳念珠菌的患者大都是其它重症患者,而感染本身并不具有明显表征,这使得医疗机构很难在第一时间确定耳念珠菌感染的发生。同时,由于耳念珠菌表型和其他类型的酵母如白色念珠菌相似,也使得当前对耳念珠菌的鉴别存在一定困难,使用标准实验室方法难以识别,并且在没有特定技术的情况下可能在实验室中被错误识别。
目前可以有效鉴别的方法主要是质谱技术和基因组测序这两种方法。据海军军医大学附属长征医院皮肤科主治医师方文捷介绍,当病人出现不明原因发热且用药无效时,临床医生会让患者抽血检验是否有真菌感染。血样到检验科后,放在培养皿上培养,一段时间后,培养皿上会出现多个菌落,这时医生会选取一两个菌落做质谱分析或一代基因测序,以确认真菌种类。但由于仪器使用成本较高,不会将全部菌落都拿去分析,能否挑中“超级真菌”,则十分依赖检验医生的知识水平和经验,因此很有可能漏检。而不仅在挑选菌落的环节容易出现漏检,在后续分析阶段,质谱仪分析和基因组测序的高昂价格,也使得很多非三甲医院根本没有条件鉴别出耳念珠菌。
4、生命力强,彻底清除难度极大
耳念珠菌能够在干燥和潮湿的表面、床上用品、地板、水槽和病人的内部组织等不同环境长时间存活,引发血液、肺部、尿道、表伤口感染以及耳道等部位的感染,对使用医疗辅助设备的(如尿管等内置导管、呼吸器械)长期住院,重症监护病房的患者,或免疫系统疾病患者(如艾滋病、糖尿病等)尤为危险。
美国《纽约时报》曾于4月6日报道,纽约市西奈山医院去年5月为一名老年男子做腹部手术时,发现他感染了耳念珠菌。老人最终在重症监护室隔离90天后死亡,而这种致命真菌却顽强地存活下来,并占领了整个病房,院方为此对墙壁、病床、门、水槽、电话都进行了特殊消毒,甚至拆除了部分天花板和地板。耳念珠菌对多种常用杀菌药物的强抗性使得其可以在环境中持续生存,很难根除,因此预防工作必须具有针对性,防止菌株的引入。
5、各地域菌种差别大
美国疾病预防控制中心对来自东亚,南亚,南部非洲和南美洲地区的国家的耳念珠菌标本进行了全基因组测序。全基因组测序产生有机体的详细DNA指纹。他们发现每个区域内的分离株彼此非常相似,但各区域的分离株相对不同,存在四种不同版本,且彼此差异较大,以至于研究人员猜测,这些菌株在数千年前就已经分化,同时在四个不同的地方从无害的环境菌株中脱颖而出,成为耐药病原体。
中国报告的首例耳念珠菌感染病人分离出的耳念菌株经过黄广华研究组的测试,发现与其他国家报道的多重耐药性不同,中国首株耳念珠菌对临床常用抗真菌药物均较为敏感。这也说明了耳念珠菌具有较大大的地域差异,并不是所有的耳念珠菌株都是“超级真菌”,这进一步降低了耳念珠菌可能带来的威胁。
但同时,黄广华课题组也提到,在后续实验中,当研究人员用氟康唑等一线抗真菌药物持续作用48小时或更久,便会诱导出耳念珠菌的耐药性。这说明耳念珠菌作为“超级真菌”的耐药性本身就很有能是由于医疗环境中大量杀菌药和抗生素的使用对环境菌群的筛选作用而进化产生的。耳念珠菌的地域差异使得不同地区的治疗方案更需要针对性,这也提高了其威胁性。
耳念珠菌的出现大大增加了医疗机构的经济负担
耳念珠菌在医院外环境的极低传播能力和对具有正常免疫能力的普通人的极低感染能力使得它似乎与我们普通人毫无关系,但我要谈到它很可能带来另一个显著后果:我们医疗机构的重症监护室治疗费用会显著上升。这和普通人可能联系不大,但对医疗机构来说,是一个十分值得重视的问题。
上文提到纽约市西奈山医院为了从病房清除耳念珠菌,院方为此对医院各个角落都进行了特殊消毒,甚至拆除了部分天花板和地板。这极大提高了ICU的维护成本。
同时为了阻断耳念珠菌的传播,就算出现极少的耳念感染病例,也很可能需要提高整个医疗机构的隔离措施,这同样会使得人力和医疗设备成本的急剧上升。
最后,当病人出现不明病原的感染,由于存在被耳念珠菌这种具有多重耐药性的病原感染的可能性,这意味着每天几十块钱的普通抗真菌药可能无效,面对ICU的重症患者,与死神赛跑的医疗工作者尝试不同药物的时间很短,这会迫使医生首先使用更新的、但同时更贵的抗生素进行治疗。这些因素都会提高整个医疗系统的运行费用,而最终买单的,是ICU患者和整个医保系统。
实际上,不只是耳念珠菌,每一种新的“超级细菌”和“超级真菌”的产生,都会提高我们整个医疗系统的负担。世界卫生组织时任总干事陈冯富珍在2011年世界卫生日时曾指出,耐药性的发展是一个自然的生物过程,随着每天用药,这迟早要发生。“然而,错误的做法和有缺陷的假设却使得不可避免的耐药性的发展出现得更早”。而不合理和不恰当的抗菌药使用,是造成当前耐药性菌株产生的“罪魁祸首”。
抗生素的发现和使用,被称为二十世纪最伟大的发现之一,被歌颂为现代医学的奇迹,它使得人类终于有了一件像样的武器来对抗病原性疾病。然而,在医疗卫生领域和动物卫生领域以及农业领域中的抗生素滥用正使得越来越多的抗生素正在失去效力,新的抗生素的研发成本越来越高。各种病原不断产生的抗生素耐药性正在对我们每个人的生命安全、环境安全和粮食与农业生产的安全产生威胁。当抗生素的研发速度赶不上新的耐药菌株的产生速度,“无药可用”很可能成为大多数患者和医疗工作者要面对的梦魇。
面对越来越频繁的抗生素耐药性产生,我们该怎么办?



(来源:世界卫生组织官网)
对于普通健康人群而言,耳念珠菌并没有什么影响,也不需要特殊的防御措施。由于耳念珠菌本身的极低感染率和其拥有特殊感染人群的原因,它对普通公众的健康造成的威胁是十分有限的,我们也无需采取特殊的预防措施,注意个人卫生和身体健康就可以了。
但这不代表我们不需要对这次耳念珠菌的爆发引起重视。对医疗机构的工作人员来说,有效的感染预防和控制措施仍然至关重要。只有这样才能预防耳念珠菌“乘虚而入”。
参考文献:
[1] 第896期《中国新闻周刊》http://www.inewsweek.cn/survey/2019-04-19/5554.shtml
[2]美国疾控中心(CDC)官网
https://www.cdc.gov/fungal/candida -auris/index.html
[3]SIFIC感染网http://www.sific.com.cn/InsidePage/1000/57/5313.html
[4]英国公共卫生部(PHE) https://www.gov.uk/government/collections/candida-auris
[5]世界卫生组织(WHO)
https://www.who.int/antimicrobial-resistance/zh/
[6] Sang Hu Kim,Leah E. Cowen.2019.Genetic Analysis of Candida auris Implicates Hsp90 in Morphogenesis and Azole Tolerance and Cdr1 in Azole Resistance. mBio. DOI: 10.1128/mBio.02529-18

“科普中国”是中国科协携同社会各方利用信息化手段开展科学传播的科学权威品牌。本文由科普中国融合创作出品,转载请注明出处。